Нефрит
Обновлено и проверено 07.04.26
Нефрит чаще всего появляется, после перенесенных инфекционных заболеваний, при которых антитела начинают атаковать клетки почек.
Виды нефрита
Воспалительное заболевание одной или обеих почек называется нефрит. Его классифицируют на:
- Пиелонефрит, при котором страдают лоханки и почечная ткань;
- Гломерулонефрит, поражающий почечные клубочки. Относится к группе аутоиммунных заболеваний;
- Наследственный нефрит;
- Интерстициальный, воздействующий на почечные канальцы;
- Лучевой, развивающийся в результате облучения.
Причины болезни воспаления в почке
Чаще всего появляется, после перенесенных инфекционных заболеваний, при которых антитела начинают атаковать клетки почек. Факторами, провоцирующими эту ситуацию, могут стать:
- Нарушения работы иммунной системы;
- Инфекционные заболевания: ангина, туберкулез, брюшной тиф, грипп, ветрянка, краснуха;
- Нарушение оттока мочи;
- Частые переохлаждения;
- Недостаточное кровоснабжение.
Характерные признаки нефрита
Характерной клинической картиной при этой болезни является:
- Отечность разной степени;
- Гипертермия до 40 градусов;
- Головная боль;
- Озноб;
- Ломота в мышцах;
- Потемнение мочи;
- Уменьшение частоты мочеиспускания;
- Боль в поясничной области.
При появлении таких симптомов надо немедленно обратиться к врачу.
Как диагностировать патологию
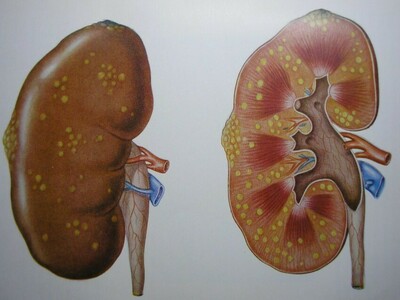
- Биохимический и общий анализ крови;
- Общий анализ мочи и анализ по Нечипоренко;
- Иммунный анализ сыворотки крови;
- Радиоизотопную ангиоренографию почек;
- МРТ почек;
- УЗИ;
- Биопсию.
Лечение нефрита
Терапия включает в себя комплекс мер, таких как назначение:
- Противовоспалительных препаратов;
- Антибиотиков;
- Мочегонных средств;
- Препаратов, восстанавливающих кровоток;
- Физиотерапевтических процедур;
- В тяжелых случаях необходим гемодиализ.
Лечение проводится стационарно.
Коррекция питания
Во время терапии и в восстановительный период нужна бессолевая диета, и ограничение количества употребляемой жидкости до 700-800 мл в день.
Опасность заболевания
При несвоевременном начале лечения, патология может вызывать тяжелые осложнения, и даже летальный исход:
- Почечную эклампсию;
- Заражение крови;
- Уремию;
- Нагноительные заболевания;
- Почечную недостаточность.
Кто входит в группу риска
От этого заболевания чаще всего страдают дети и молодые мужчины.
Профилактика нефрита
Первичных профилактических мер не существует. После проведенного лечения необходима коррекция питания, и общеукрепляющие процедуры.
FAQ
Можно ли полностью вылечить нефрит?
Прогноз зависит от формы нефрита и своевременности лечения. Острый пиелонефрит при адекватной антибактериальной терапии полностью излечим у 80–90% пациентов. Острый гломерулонефрит также может завершиться выздоровлением (у 60–70% детей, у взрослых чаще переходит в хроническую форму). Хронический гломерулонефрит и интерстициальный нефрит требуют длительной поддерживающей терапии, полное излечение достигается редко. При наследственном нефрите (синдром Альпорта) лечение направлено на замедление прогрессирования. Ключевые факторы: ранняя диагностика, соблюдение диеты, контроль артериального давления.
Как отличить пиелонефрит от гломерулонефрита?
Пиелонефрит: острое начало с высокой температурой (до 40°C), ознобом, болью в пояснице (часто односторонняя), дизурическими расстройствами, лейкоцитурией, бактериурией. Гломерулонефрит: начало подострое, характерны отеки (лицо, голени), артериальная гипертензия, олигурия, гематурия (моча цвета «мясных помоев»), протеинурия, цилиндрурия, без выраженной лихорадки. Дифференциальная диагностика: общий анализ мочи (лейкоцитурия при пиелонефрите, эритроцитурия при гломерулонефрите), бактериологический посев мочи, УЗИ почек (деформация чашечно-лоханочной системы при пиелонефрите), МРТ почек (оценка паренхимы, кортико-медуллярной дифференциации).
Почему при нефрите важно контролировать артериальное давление, соблюдать диету?
При нефрите (особенно гломерулонефрите) артериальная гипертензия является не только симптомом, но и фактором прогрессирования: высокое давление повреждает клубочки, ускоряя развитие нефросклероза и хронической почечной недостаточности. Диета (ограничение соли, белка, жидкости) снижает нагрузку на почки, уменьшает отеки и гипертензию. Контроль давления (целевой уровень <130/80 мм рт.ст.) с помощью ингибиторов АПФ или блокаторов рецепторов ангиотензина II замедляет темпы снижения скорости клубочковой фильтрации. Без этих мер даже адекватная противовоспалительная терапия не предотвратит исход в хроническую почечную недостаточность.
Как часто нужно делать УЗИ и МРТ почек при хроническом нефрите?
При хроническом нефрите (пиелонефрит, гломерулонефрит) УЗИ почек проводят 1 раз в 6–12 месяцев для оценки размеров почек, толщины паренхимы, деформации чашечно-лоханочной системы, исключения гидронефроза. МРТ почек выполняется при первичной диагностике, подозрении на объемное образование, неясных данных УЗИ, а также для оценки кортико-медуллярной дифференциации при гломерулонефрите. Рутинное повторное МРТ при стабильном течении не требуется. При снижении скорости клубочковой фильтрации (<60 мл/мин) частота УЗИ увеличивается до 1 раза в 3–6 месяцев. Пациентам с наследственным нефритом (синдром Альпорта) МРТ может потребоваться для оценки слуховых проходов (МРТ височных костей).
Литература
- Mukhin N.A., Tareeva I.E. Diagnostika i lechenie bolezney pochek. Moscow: Meditsina, 1985.
- Shulutko B.I. Ostryy glomerulonefrit, i ne tolko, v XXI veke. Nefrologiya, 2015;19(3):15–22.
- Chadban S.J., Atkins R.C. Glomerulonephritis. The Lancet, 2005;365(9473):1797–1806. DOI: 10.1016/S0140-6736(05)66583-X.
- Kidney Disease: Improving Global Outcomes (KDIGO) Glomerular Diseases Work Group. KDIGO 2021 clinical practice guideline for the management of glomerular diseases. Kidney International, 2021;100(4S):S1–S276. DOI: 10.1016/j.kint.2021.05.021.
- Kambham N. Glomerulonephritis: a review of the literature. Archives of Pathology & Laboratory Medicine, 2012;136(6):608–623. DOI: 10.5858/arpa.2011-0295-RA.
- World Health Organization (WHO). Classification of glomerular diseases. Geneva: WHO Press, 2020.

на МРТ/КТ* в Санкт-Петербурге

