Вирильный синдром
Обновлено и проверено 30.03.26
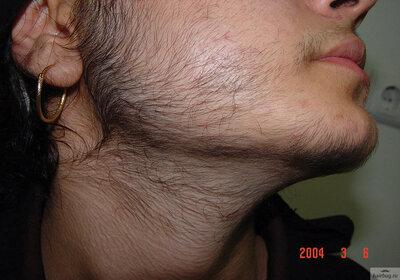
Вирильный синдром – совокупность андрогенозависимых мужских черт и признаков в организме женщины. Возникает из-за нарушения гормонального баланса и избыточной выработки мужских гормонов яичниками и надпочечниками.
Этиология вирильного синдрома
К появлению вирильного синдрома могут привести разные причины:
- Болезни эндокринной системы, такие как акромегалия, болезнь Иценко-Кушинга;
- Возникновение андрогеностимулирующих опухолей: андростеромы, арренобластомы, текомы;
- Гиперандрогения, то есть избыток андрогенов;
- Нарушение метаболизма стероидов;
- Побочный эффект некоторых лекарственных препаратов.
Симптоматическая картина
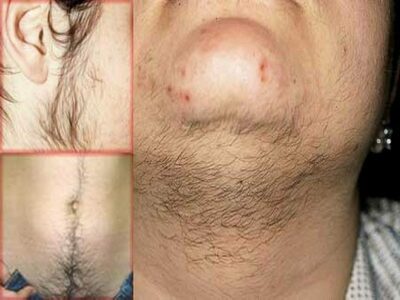
- Атрофия молочных желез;
- Эндокринные патологии;
- Визуальные признаки маскулинизации;
- Аменорея, олигоменорея и другие нарушения менструального цикла;
- Оволосение и облысение по мужскому типу;
- Перераспределение жира, увеличивающие плечи и уменьшающие бедра;
- Акне;
- Изменение тембра голоса на более низкий;
- Атрофия или гипертрофия женских половых органов.
Диагностические методы
Поскольку симптомы этой болезни чаще всего проявляются медленно, изменения в организме на ранней стадии плохо заметны, что затрудняет раннюю диагностику. После обращения к эндокринологу пациентке предстоит:
- Сдать общий анализ мочи и крови;
- Проверить уровень тестостерона, герпеса и его антител в сыворотке крови;
- Сделать УЗИ мочеполовой системы;
- МРТ надпочечников;
- Сдать мазок с пораженных органов, который позволит культивировать вирусы для определения их этиологии;
- Проконсультироваться у гинеколога.
Лечение вирильного синдрома
Если во время заболевания наблюдается острая герпетическая инфекция, потребуется применение противогерпетического иммуноглобулина, противовирусных лекарств и мазей, интерфероновая терапия, прием витаминных комплексов.
Если заболевание вызвано вирилизирующими опухолями, необходимо хирургическое вмешательство. В целом прогноз по лечению этого заболевания благоприятный. После удаления опухоли и соответствующей терапии менструальный цикл и способности к деторождения восстанавливается. Наиболее сложно лечится оволосение по мужскому типу, но и этот симптом поддается комплексной терапии. Если вирильный синдром спровоцирован приемом лекарств, при их отмене состояние организма постепенно нормализуется.
Чем опасно данное заболевание
Такое эндокринное нарушение вызывает сбои в работе репродуктивной системы и приводит к бесплодию.
Профилактика вирильного синдрома
Как таковой профилактики против вирильного синдрома не существует. Снизить риски можно если:
- Регулярно проходить обследование у эндокринолога и гинеколога;
- Своевременно диагностировать и лечить надпочечники и яичники.
FAQ
Можно ли полностью вылечить вирильный синдром?
Возможность полного излечения зависит от причины. При вирилизирующих опухолях (арренобластома, андростерома) после радикального хирургического удаления прогноз благоприятный: менструальный цикл восстанавливается у 70–80% пациенток, возможно восстановление фертильности. При врожденной гиперплазии коры надпочечников (ВГКН) требуется пожизненная заместительная терапия глюкокортикоидами. При синдроме поликистозных яичников (СПКЯ) цель — достижение ремиссии, восстановление овуляции. Лечение вирильного синдрома должно быть этиологическим, под контролем эндокринолога.
Как отличить вирильный синдром при СПКЯ от врожденной гиперплазии надпочечников?
При СПКЯ: гирсутизм (оволосение), ожирение, акне, олигоменорея, повышение ЛГ/ФСГ >2,5, инсулинорезистентность. При ВГКН (неклассическая форма): гирсутизм, аменорея, бесплодие, повышение 17-гидроксипрогестерона (17-ОНП) >5–10 нг/мл, часто с детства (преждевременное адренархе). Дифференциальная диагностика: уровень 17-ОНП, тестостерона, ДГЭА-С, проба с АКТГ (при ВГКН — гиперответ), МРТ надпочечников (исключение опухоли), УЗИ яичников (при СПКЯ — увеличение объема яичников, множественные кисты).
Почему при вирильном синдроме важно восстанавливать менструальный цикл?
Гиперандрогения (повышение андрогенов) подавляет овуляцию, вызывая ановуляцию, бесплодие, нарушение менструального цикла (аменорею, олигоменорею). Без нормализации гормонального фона (антиандрогены, глюкокортикоиды, оральные контрацептивы, кломифен) восстановление фертильности невозможно. Кроме того, длительная гиперандрогения повышает риск гиперплазии эндометрия, рака эндометрия, метаболического синдрома, сердечно-сосудистых заболеваний. Поэтому лечение должно быть комплексным: этиологическое (опухоль, ВГКН) + восстановление овуляции, коррекция инсулинорезистентности, контрацепция (при необходимости).
Как часто нужно делать УЗИ и МРТ надпочечников при вирильном синдроме?
При впервые выявленном вирильном синдроме МРТ/КТ надпочечников проводят однократно для исключения опухоли. При отсутствии объемных образований повторные исследования не требуются. При выявлении аденомы надпочечника (инциденталомы) контрольное МРТ/КТ проводят через 6–12 месяцев, затем 1 раз в 1–2 года при стабильных размерах. При врожденной гиперплазии коры надпочечников (ВГКН) рутинное МРТ не требуется, основной контроль — гормональный (17-ОНП, андростендион). УЗИ яичников (при СПКЯ) проводят 1 раз в 6–12 месяцев.
Литература
- Shilin D.E. Sindrom giperandrogenii – sovremennye podkhody k diagnostike i novye tekhnologii. Lechashchiy vrach, 2003;(7):28–32.
- Mayorov M.V. Giperandrogeniya v praktike ginekologa. Provizor, 2006;(10):22–25.
- Yildiz B.O. Diagnosis of hyperandrogenism: clinical criteria. Best Practice & Research Clinical Endocrinology & Metabolism, 2006;20(2):167–176. DOI: 10.1016/j.beem.2006.03.003.
- Escobar-Morreale H.F., Carmina E., Dewailly D., et al. Epidemiology, diagnosis and management of hirsutism: a consensus statement by the Androgen Excess and Polycystic Ovary Syndrome Society. Human Reproduction Update, 2012;18(2):146–170. DOI: 10.1093/humupd/dmr042.
- Azziz R., Carmina E., Dewailly D., et al. The Androgen Excess and PCOS Society criteria for the polycystic ovary syndrome: the complete task force report. Fertility and Sterility, 2009;91(2):456–488. DOI: 10.1016/j.fertnstert.2008.06.035.
- Martin K.A., Chang R.J., Ehrmann D.A., et al. Evaluation and treatment of hirsutism in premenopausal women: an Endocrine Society clinical practice guideline. Journal of Clinical Endocrinology and Metabolism, 2018;103(4):1233–1257. DOI: 10.1210/jc.2018-00241.
- Goodman N.F., Cobin R.H., Futterweit W., et al. American Association of Clinical Endocrinologists, American College of Endocrinology, and Androgen Excess and PCOS Society disease state clinical review: guide to the best practices in the evaluation and treatment of polycystic ovary syndrome. Endocrine Practice, 2015;21(11):1291–1300. DOI: 10.4158/EP15748.DSC.

на МРТ/КТ* в Санкт-Петербурге

