Тромбоэмболия
Обновлено и проверено 04.05.26
Тромбоэмболия — это закупорка легочной артерии (ТЭЛА) или ее ветвей тромбом, который изначально может образовываться в крупных сосудах нижних конечностей или органов малого таза.
По данным статистики от тромбоза легких ежедневно умирает около 0,1% жителей Земли. В 90% случаев пациенты не получали нужную терапию из-за неправильной постановки диагноза.
Классификация тромбоза легочной артерии
ТЛА систематизируется по нескольким критериям.
По местоположению тромба:
- локальный — сгусток перекрывает легочной ствол или его ветви;
- тромбоэмболия ветвей легочной артерии небольшого диаметра;
- нарушение в сегментарных или долевых зонах легочной артерии.
По блокированию артериального русла:
- смертельная — отключение кровотока в легких более чем на 75%;
- массивная — блокировка более 50% сосудов (пациент теряет сознание, падает артериальное давление, развивается кардиогенный шок, желудочковая недостаточность);
- субмаксимальная — перекрытие кровеносного русла на 30-50% (артериальное давление в норме, одышка, слабо выраженная недостаточность правого желудочка);
- немассивная — блокировка до 25% общего кровоснабжения (одышка без выраженной клинической картины).
По развитию заболевания:
- молниеносная — мгновенная обтурация главного ствола и основных ветвей легочной артерии;
- острая — прогрессирует в течение 3- 5 суток, вызывает инфаркт легких;
- подострая — перекрывание средних и крупных ветвей легочной артерии;
- хроническая — вторичные тромбозы сегментарных и долевых ветвей легочной артерии, возникает после инвазивных вмешательств в первые 3 дня.
Причины тромбоэмболии
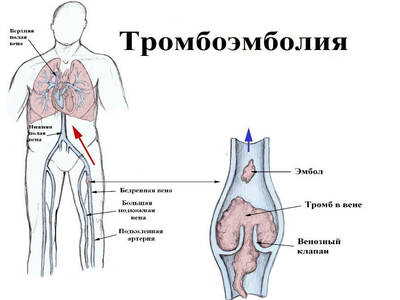
- тромбоз нижней полой вены;
- заболевание сосудов нижних конечностей;
- сердечно-сосудистые заболевания;
- злокачественные опухоли пищеварительного тракта и органов дыхания;
- заражение крови.
Симптоматика
Установка диагноза тромбоэмболии легочной артерии затрудняет то, что ее проявления схожи с другими легочными недугами. Симптомы зависят от количества и размера пораженных секторов, от скорости течения недуга, от сопутствующих заболеваний.
Для классического протекания тромбоэмболии легочной артерии типичны следующие параметры.
Легочно-плевральный синдром:
- бронхоспазм средней тяжести с хрипами;
- дыхательная недостаточность с одышкой;
- инфаркт легкого.
Сердечно-сосудистый синдром:
- острая сердечно-сосудистая недостаточность;
- острое «легочное» сердце;
- цереброваскулярная недостаточность в острой форме.
Абдоминальный синдром:
- лихорадка, связанная с пневмонией.
Иммунологический синдром с проявлениями в виде плеврита, пульмонита и уртикарными высыпаниями на коже.
Диагностические методы
Главным при диагностике является определение расположения тромбов в легких и оценка степени тяжести при изучении анамнеза. Процедуры, применяемые во время постановки диагноза, проводятся в сосудистых отделениях с использованием специального оборудования.
Больному при подозрении на тромбоэмболию легочной артерии назначают:
- ангиографию легких;
- эхокардиографию;
- ЭКГ в динамике;
- рентгенографию легких;
- общий и биохимический анализ крови, анализ мочи, анализ на свертываемость крови, анализ газового состава крови, определение уровня Д-димера;
- сцинтиграфию легких с введением радиоактивных изотопов;
- КТ легких;
- ультразвуковое исследование поверхностных и глубоких вен нижних конечностей;
- флебографию с введением контрастного вещества для определения источника патологии.
Лечение тромбоэмболии

Обязательно соблюдение постельного режима. Ингаляции кислорода проводятся для обеспечения питания легких круглые сутки. Объемная инфузионная терапия нужна для снижения вязкости крови и нормализации артериального давления.
В первые часы заболевания целесообразно введение тромболитиков для быстрого растворения тромба и восстановления кровообращения в легочной артерии. Инъекции гепарина предотвращают развитие рецидивов. При признаках воспаления и инфаркта легких обязательно применение антибиотиков.
Бывает так, что терапия, направленная на растворение тромба, является неэффективной и тромбоэмболия переходит в более тяжелую стадию. В таких случаях просто необходимо вмешательство сосудистых хирургов. Врачи операционным путем проводят удаление тромба из просвета сосудов. Возможным методом вмешательства становится и катетерная фрагментация тромба.
Если после лечения тромбоэмболии легочной артерии наступают частые рецидивы требуется установка специальных фильтров в нижней полой вене и ветвях легочной артерии.
Опасность и последствия заболевания
Основной риск при тромбоэмболии — остановка сердца. Если пациент умирает не сразу и не оказывается адекватная врачебная помощь, возникают вторичные нарушения гемодинамики. При наличии у больного дополнительных сердечно-сосудистых заболеваний прогноз значительно ухудшается.
Факторы риска

- онкологические заболевания;
- обездвиженность или малоподвижный способ жизни;
- длительный прием мочегонных препаратов (приводит к дегидратации и повышенной вязкости крови);
- сердечно-сосудистая и дыхательная недостаточность;
- варикозная болезнь;
- онкологические заболевания;
- долгий прием оральных контрацептивов, заместительная гормональная терапия;
- нарушение обмена веществ;
- операции на сосудах и органах брюшной полости;
- химиотерапия;
- травмы спинного мозга, переломы крупных костей;
- высокое артериальное давление, инсульты и инфаркты;
- беременность, роды, послеродовой период;
- пожилой возраст;
- курение.
Меры профилактики тромбоэмболии
Профилактические меры разделяют на первичные и вторичные.
К первичной профилактике относятся:
- отказ от курения и злоупотребления спиртными напитками;
- лечение тромбоза нижних конечностей хирургическим методом;
- бинтование ног эластичным бинтом, ношение компрессионного белья;
- прием средств, разжижающих кровь.
Методы вторичной профилактики включают в себя:
- внедрение специальной «ловушки» для вновь образующихся тромбов — кафа-фильтра;
- регулярный прием коагулянтов.
Своевременное обращение к врачу является залогом успешного лечения и предотвращения появления осложнений и летального исхода.
FAQ
Можно ли вылечить тромбоэмболию легочной артерии без операции?
Да, при своевременной диагностике и отсутствии массивного поражения возможно консервативное лечение: антикоагулянтная терапия (гепарин, низкомолекулярные гепарины, варфарин, ривароксабан) и тромболитическая терапия (стрептокиназа, урокиназа, актилизе) для растворения тромба. Консервативная терапия эффективна при необширной ТЭЛА (блокировка до 30–50% сосудистого русла) и отсутствии признаков шока. При массивной ТЭЛА (блокировка >50%, артериальная гипотензия) или неэффективности тромболизиса показано хирургическое вмешательство (эмболэктомия, катетерная фрагментация). Решение о методе лечения принимает сосудистый хирург.
Как отличить тромбоэмболию легочной артерии от инфаркта или пневмонии?
При ТЭЛА характерно острое начало с одышкой, тахипноэ, болью в грудной клетке, возможным кровохарканьем, часто на фоне факторов риска (тромбоз глубоких вен, иммобилизация). При инфаркте миокарда — типичная загрудинная боль, изменения на ЭКГ, повышение тропонина. При пневмонии — лихорадка, кашель с гнойной мокротой, инфильтрация на рентгенограмме. Ключевые методы дифференциации: КТ-ангиография легочных артерий (визуализация тромба), ЭхоКГ (оценка давления в легочной артерии, функции правого желудочка), уровень Д-димера (высок при ТЭЛА), тропонин (повышен при инфаркте).
Можно ли делать КТ легких при подозрении на ТЭЛА?
КТ-ангиография легочных артерий (КТ-АЛ) является золотым стандартом диагностики тромбоэмболии легочной артерии. Исследование проводится с внутривенным введением йодсодержащего контраста, позволяет визуализировать тромбы в легочном стволе, его главных, долевых и сегментарных ветвях, оценить состояние паренхимы легких. КТ-АЛ показана при высоком или промежуточном клиническом риске ТЭЛА, неясных результатах других методов. Противопоказания: аллергия на йод, тяжелая почечная недостаточность (СКФ <30 мл/мин), беременность (применяется строго по жизненным показаниям). Время сканирования — несколько секунд.
Почему при тромбоэмболии легочной артерии важно лечить не только тромб в легких?
В 70–90% случаев источником тромбоэмболии легочной артерии являются тромбы, образовавшиеся в глубоких венах нижних конечностей (тромбоз глубоких вен — ТГВ). Если лечить только легочный тромб, но игнорировать венозный тромбоз, сохраняется высокий риск рецидива ТЭЛА. Комплексный подход включает: ультразвуковое исследование вен нижних конечностей для выявления ТГВ, антикоагулянтную терапию (лечение и первичного тромбоза, и ТЭЛА), при необходимости — имплантацию кава-фильтра (ловушки для тромбов) в нижнюю полую вену для предотвращения повторных эмболий.
Как часто нужно делать УЗИ вен и КТ легких после перенесенной ТЭЛА?
После перенесенной тромбоэмболии легочной артерии контрольное КТ-ангиографию легочных артерий обычно проводят через 3–12 месяцев для оценки остаточных тромбов, реканализации, развития хронической тромбоэмболической легочной гипертензии (ХТЭЛГ). УЗИ вен нижних конечностей — через 3–6 месяцев для оценки реканализации вен и риска рецидива. При отсутствии симптомов и факторов риска дальнейшее наблюдение может включать ежегодное УЗИ вен. Пациентам, получающим длительную антикоагулянтную терапию, показан регулярный контроль (коагулограмма, уровень D-димера) 1 раз в 3–6 месяцев.
Литература
- Kirienko A.I., Panchenko E.P., Andriyashkin A.V. Venoznyy tromboz v praktike terapevta i khirurga. Moscow: Planida, 2012.
- Savelyev V.S. Massivnaya tromboemboliya legochnoy arterii. Moscow: Meditsina, 1990.
- Kirienko A.I. Tromboemboliya legochnykh arteriy. Moscow: Meditsina, 1979.
- Konstantinides S.V., Meyer G., Becattini C., et al. 2019 ESC guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). European Heart Journal, 2020;41(4):543–603. DOI: 10.1093/eurheartj/ehz405.
- Konstantinides S.V., Torbicki A., Agnelli G., et al. 2014 ESC guidelines on the diagnosis and management of acute pulmonary embolism. European Heart Journal, 2014;35(43):3033–3073. DOI: 10.1093/eurheartj/ehu283.
- Stein P.D., Matta F. Acute pulmonary embolism. Current Problems in Cardiology, 2017;42(9):277–289. DOI: 10.1016/j.cpcardiol.2017.03.004.
- Goldhaber S.Z., Bounameaux H. Pulmonary embolism and deep vein thrombosis. The Lancet, 2012;379(9828):1835–1846. DOI: 10.1016/S0140-6736(11)61904-1.
- Tapson V.F. Acute pulmonary embolism. New England Journal of Medicine, 2008;358(10):1037–1052. DOI: 10.1056/NEJMra072753.
- Kearon C., Akl E.A., Ornelas J., et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest, 2016;149(2):315–352. DOI: 10.1016/j.chest.2015.11.026.
- Witt D.M., Nieuwlaat R., Clark N.P., et al. American Society of Hematology 2018 guidelines for management of venous thromboembolism: optimal management of anticoagulation therapy. Blood Advances, 2018;2(22):3257–3291. DOI: 10.1182/bloodadvances.2018024893.

на МРТ/КТ* в Санкт-Петербурге

