Ревматизм
Обновлено и проверено 03.05.26
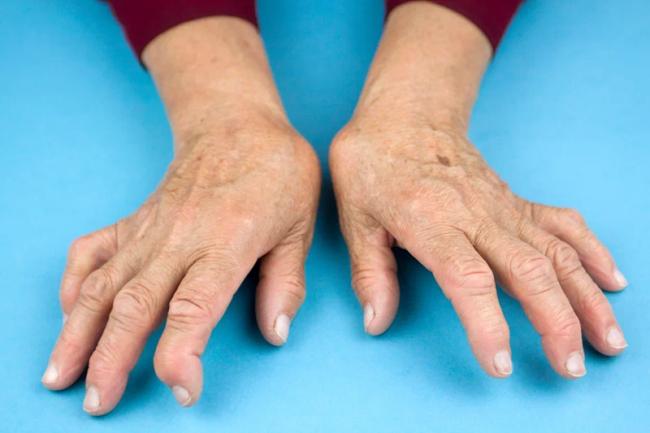
Ревматическая лихорадка или болезнь Сокольского-Буйо характеризуется системным поражением соединительной ткани инфекционно-аллергической этиологии. У детей чаще всего проявляется в возрасте 7-15 лет.
Виды ревматизма
Классифицируется по месту локализации на:
- Сосудистый;
- Сердечный;
- Кожный;
- Суставный;
- Ревматизм серозных оболочек;
- Центральной нервной системы.
Причины возникновения ревматизма
Вызывает патологию бактерия, относящаяся к виду β-гемолитических стрептококков группы А. Ее активное размножение могут спровоцировать такие факторы, как:
- Снижение иммунитета;
- Инфекционные заболевания, например отит, тонзиллит, фарингит, рожистое заболевание, скарлатина;
- Переохлаждение организма.
Симптоматическая картина
Характерная для этого заболевания симптоматика следующая:
- Общая слабость;
- Гипертермия (температура повышается до 39 градусов);
- Усиленное потоотделение;
- Головные боли;
- Быстрая утомляемость;
- Боли в суставах, скованность и ограничение естественной амплитуды движения, отеки, припухлость, гиперемия, то есть покраснение в области сустава при поражении суставов;
- При ревматизме центральной нервной системы наблюдается мышечная слабость, непроизвольные мышечные сокращения;
- При локализации в области сердца ощущается учащенный пульс, тахикардия, боли в сердце, появляется одышка;
- При кожном ревматизме можно наблюдать бледно-розовые высыпания на коже, формирование подкожных узлов преимущественно в районе внутренней поверхности суставов.
При обнаружении у себя или детей схожей симптоматической картины незамедлительно проконсультируйтесь со специалистом.
Как диагностировать ревматизм
Для определения терапии врач-ревматолог назначает ряд дополнительных обследований. К ним относится:
- Бактериологический посев из дыхательных путей;
- Общий анализ крови;
- Эхокардиография;
- Электроэнцефалография;
- Рентгенологическое обследование легких;
- МРТ коленного сустава, кистей, стоп или позвоночника;
- Рентген суставов.
Терапия
При ревматизме назначают такие препараты, как:
- Кортикостероиды;
- Нестероидные противовоспалительные средства;
- Иммуноукрепляющие вещества;
- Антибиотики;
- Если ревматизм поражает суставы, проводится также местное лечение в виде назначения компрессов, мазей, терапии ультрафиолетом.
Чем опасен ревматизм
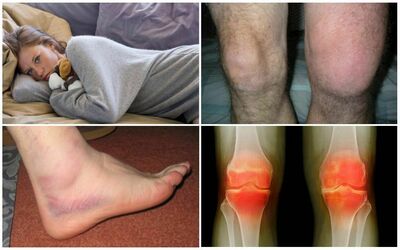
- Нарушение кровообращения;
- Аритмия;
- Ишемия головного мозга;
- Сердечная недостаточность;
- Тромбоэмболия магистральных сосудов;
- Инфаркты почек и селезенки.
Кто входит в группу риска
Наиболее часто болезнь проявляется у:
- Женщин;
- Детей в возрасте 7-15 лет;
- Пациентов с хроническими инфекционными заболеваниями носоглотки;
- Людей, имеющих в организме повышенное содержание белка группы В;
- Тех, кто генетически предрасположен к возникновению ревматизма.
Меры профилактики ревматизма
Чтобы не допустить развития заболевания необходимо:
- Проводить общеукрепляющие процедуры, вести здоровый образ жизни;
- Своевременно лечить инфекционные заболевания;
- В осенне-зимний период не пренебрегать приемом противомикробных и противовоспалительных препаратов.
FAQ
Можно ли вылечить ревматизм полностью и навсегда?
Ревматизм относится к хроническим заболеваниям с возможными рецидивами, однако при своевременной диагностике и адекватной терапии можно достичь стойкой клинической ремиссии. Основой лечения является эрадикация стрептококковой инфекции (антибиотики) и длительная вторичная профилактика (бициллинопрофилактика), которая может продолжаться годами. Полное излечение возможно при отсутствии сформированного порока сердца и соблюдении всех медицинских рекомендаций. Однако у части пациентов, особенно при позднем обращении, могут сохраняться остаточные изменения в суставах или клапанном аппарате сердца, требующие постоянного наблюдения.
Можно ли делать прививки при ревматизме?
Вакцинация пациентов с ревматизмом возможна только в период стойкой ремиссии (отсутствие активности воспалительного процесса не менее 3–6 месяцев) и после консультации с ревматологом. Живые вакцины (корь, краснуха, паротит, ветряная оспа) противопоказаны на фоне иммуносупрессивной терапии. Инактивированные вакцины (грипп, пневмококк, столбняк) могут применяться с осторожностью. Особое внимание уделяется вакцинации против пневмококковой инфекции и гриппа, так как эти заболевания могут спровоцировать обострение ревматизма. Решение о прививке принимается индивидуально с учетом активности заболевания и проводимого лечения.
Может ли ревматизм передаваться по наследству?
Сам ревматизм как заболевание не передается по наследству, но генетическая предрасположенность к его развитию существует. Установлена связь с наличием определенных антигенов гистосовместимости (HLA), а также с семейной отягощенностью по ревматическим заболеваниям. Если у близких родственников (родители, сибсы) диагностирован ревматизм, риск развития заболевания у ребенка повышается. Однако решающую роль играет наличие стрептококковой инфекции (ангина, скарлатина) и особенности иммунного ответа на нее. Наследуется не сама болезнь, а особенности иммунной системы, делающие человека более восприимчивым к постстрептококковым осложнениям.
Какие методы физиотерапии эффективны при ревматизме?
Физиотерапия применяется только в подостром периоде и в стадии ремиссии. Наиболее эффективны: ультрафиолетовое облучение (УФО) пораженных суставов, УВЧ-терапия, индуктотермия, электрофорез с противовоспалительными препаратами (гидрокортизон, ацетилсалициловая кислота). При поражении суставов показаны аппликации озокерита и парафина, лечебная физкультура (ЛФК) и массаж вне обострения. В остром периоде любые тепловые процедуры и активное физическое воздействие противопоказаны. Санаторно-курортное лечение (грязи, радоновые ванны) проводится не ранее чем через 6–8 месяцев после стихания активности процесса в специализированных кардиоревматологических санаториях.
Как долго нужно принимать антибиотики после перенесенного ревматизма?
Длительность вторичной антибиотикопрофилактики определяется формой ревматизма, наличием кардита (поражения сердца) и сформировавшегося порока. Согласно клиническим рекомендациям, пациентам после перенесенной острой ревматической лихорадки без кардита профилактика проводится не менее 5 лет или до достижения 21 года (что дольше). При наличии кардита без порока сердца — не менее 10 лет или до 21 года. Если сформировался порок сердца, профилактика должна продолжаться пожизненно. Препаратом выбора является бензатина бензилпенициллин (бициллин), который вводится внутримышечно каждые 3–4 недели. Соблюдение режима профилактики критически важно для предотвращения рецидивов и прогрессирования порока сердца.
Литература
- World Health Organization. WHO guideline on the prevention and diagnosis of rheumatic fever and rheumatic heart disease. Guideline. 29 October 2024. https://www.who.int/publications/i/item/9789240100077 Всемирная организация здравоохранения.
- Centers for Disease Control and Prevention (CDC). Clinical Guidance for Acute Rheumatic Fever. 5 Aug 2025. https://www.cdc.gov/group-a-strep/hcp/clinical-guidance/acute-rheumatic-fever.html Центры по контролю заболеваний.
- Gewitz M.H., Baltimore R.S., Tani L.Y., Sable C.A., Shulman S.T., Carapetis J., Remenyi B., Taubert K.A., Bolger A.F., Beerman L., Mayosi B.M., Beaton A., Pandian N.G., Kaplan E.L.; American Heart Association Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease. Revision of the Jones Criteria for the diagnosis of acute rheumatic fever in the era of Doppler echocardiography: a scientific statement from the American Heart Association. Circulation. 2015;131(20):1806–1818. doi:10.1161/CIR.0000000000000205. https://pubmed.ncbi.nlm.nih.gov/25908771/ PubMed.
- Bray J.J.H., Thompson S., Seitler S., Ali S.A., Yiu J., Salehi M., Ahmad M., Pelone F., Gashau H., Shokraneh F., Ahmed N., Cassandra M., Marijon E., Celermajer D.S., Providencia R. Long-term antibiotic prophylaxis for prevention of rheumatic fever recurrence and progression to rheumatic heart disease. Cochrane Database of Systematic Reviews. 2024;9(9):CD015779. doi:10.1002/14651858.CD015779. https://pubmed.ncbi.nlm.nih.gov/39312290/ PubMed.

на МРТ/КТ* в Санкт-Петербурге

