Пароксизм
Обновлено и проверено 14.04.26

Усиление лихорадочного состояния, одышки, боли, судорожного припадка до острой степени называется пароксизмом. Его вызывает расстройство нервной системы, связанное с активацией надсегментарных вегетативных структур, вызванных расстройством гипоталамуса. Вегетативные пароксизмы делятся на неэпилептические и эпилептические.
Причины возникновения пароксизма
Факторами, вызывающими патологию являются:
- Повышенная реактивность вегетативной нервной системы;
- Генетическая предрасположенность;
- Неустойчивость нервной системы;
- Невроз;
- Воспалительные процессы;
- Частые стрессы;
- Инфекционные заболевания гипоталамуса.
Симптомы патологического состояния
Характерными клиническими признаками считаются:
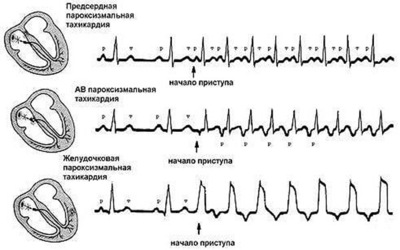
- Тахикардия;
- Общая слабость;
- Озноб;
- Похолодание конечностей;
- Бледность кожных покровов;
- Сухость во рту;
- Дрожь;
- Затруднение дыхания;
- Внезапные боли в области сердца;
- Гипергидроз;
- Тошнота;
- Повышенная тревожность;
- Эмоциональное напряжение.
Выход из этого состояния занимает несколько часов. При обнаружении таких симптомов надо проконсультироваться с неврологом.
Как диагностировать пароксизм
- Магнитно-резонансную томографию головного мозга;
- Электроэнцефалограмму;
- КТ головного мозга.
Лечение пароксизма может потребовать госпитализации.
Поддается ли пароксизм лечению
Терапия этой патологии требует комплексного подхода, который включает назначение:
- Антигистаминных средств;
- Дегидратирующих препаратов;
- Витаминно-минеральных комплексов;
- Антибактериальных лекарств;
- Стимулирующих средств;
- Массажа;
- Физиотерапии;
- Лечебной физкультуры.
Также потребуется консультация психотерапевта.
Опасность заболевания
Осложнениями этой патологии являются:
- Обмороки;
- Эпилептические припадки;
- Летальный исход.
Меры профилактики пароксизма
Специальных мер для профилактики пароксизма не существует. Для улучшения общего состояния организма рекомендуется избегать стрессовых ситуаций и своевременно проходить диспансеризацию.
FAQ
Может ли пароксизм возникать во время сна?
Да, пароксизмальные состояния часто возникают в ночное время или во время сна. Это характерно как для эпилептических, так и для неэпилептических пароксизмов. Ночные приступы могут проявляться в виде внезапного пробуждения, сердцебиения, чувства нехватки воздуха, дрожи, повышенной потливости или судорог. Особенно часто ночные пароксизмы встречаются при лобной эпилепсии, вегетативных дисфункциях и панических атаках. Для диагностики важно проводить ночное ЭЭГ-мониторирование и МРТ головного мозга.
Можно ли управлять автомобилем при пароксизмальных состояниях?
Управление автомобилем при пароксизмальных состояниях противопоказано до установления точной причины и контроля над приступами. Внезапное возникновение пароксизма за рулем может привести к потере сознания, судорогам, нарушению координации, что создает угрозу для жизни водителя, пассажиров и других участников дорожного движения. После установления диагноза и достижения ремиссии (отсутствия приступов в течение определенного периода) вопрос о возвращении к вождению решается индивидуально с лечащим врачом в соответствии с законодательством.
Можно ли пить алкоголь при склонности к пароксизмам?
Алкоголь является мощным триггером пароксизмальных состояний. Он снижает порог судорожной готовности, нарушает работу вегетативной нервной системы, может провоцировать приступы тахикардии, панические атаки и эпилептические припадки. Даже небольшие дозы алкоголя у предрасположенных лиц способны вызвать пароксизм. При установленном диагнозе пароксизмального расстройства употребление алкоголя противопоказано. В случае случайного употребления рекомендуется усилить наблюдение за состоянием и при появлении симптомов обратиться к врачу.
Может ли пароксизм пройти самостоятельно без лечения?
Сам приступ пароксизма обычно заканчивается самостоятельно в течение нескольких минут или часов. Однако это не означает, что заболевание проходит. Без лечения пароксизмальные состояния имеют тенденцию к рецидивированию (повторению), могут учащаться и утяжеляться. Некоторые формы, такие как пароксизмальная тахикардия, могут приводить к осложнениям (сердечная недостаточность, тромбоэмболия). Эпилептические пароксизмы без лечения прогрессируют, увеличивая риск развития эпилептического статуса — жизнеугрожающего состояния. Поэтому после первого пароксизма необходимо обязательное обследование и наблюдение у невролога.
Почему при пароксизме важно делать МРТ головного мозга, а не только ЭЭГ?
ЭЭГ оценивает функциональную активность мозга и помогает выявить эпилептиформную активность, но не показывает структурные изменения. МРТ головного мозга позволяет обнаружить органическую причину пароксизмов: опухоли, кисты, рубцовые изменения, сосудистые мальформации, очаги кортикальной дисплазии, последствия травм и инсультов, которые могут быть источником пароксизмальной активности. Сочетание МРТ и ЭЭГ дает наиболее полную картину, позволяя дифференцировать эпилептические и неэпилептические пароксизмы, определить локализацию очага и выбрать правильную тактику лечения.
Литература
- Всемирная организация здравоохранения. Эпилепсия: информационный бюллетень. 07.02.2024. URL: https://www.who.int/news-room/fact-sheets/detail/epilepsy.
- Centers for Disease Control and Prevention. Epilepsy Basics. 15.05.2024. URL: https://www.cdc.gov/epilepsy/about/index.html. CDC.
- Leibetseder A., Eisermann M., LaFrance W.C. Jr., Nobili L., von Oertzen T.J. How to distinguish seizures from non-epileptic manifestations // Epileptic Disorders. 2020. Vol. 22, № 6. P. 716–738. DOI: 10.1684/epd.2020.1234. PubMed.
- Brugada J., et al. 2019 ESC Guidelines for the management of patients with supraventricular tachycardia // European Heart Journal. 2020. Vol. 41, № 5. P. 655–720. DOI: 10.1093/eurheartj/ehz467. PubMed.
- Гузева В. И. Эпилепсия и неэпилептические пароксизмальные состояния у детей. М.: Медицинское информационное агентство, 2007. 563 с.
- Казенных Т.В., Распространенность и типология пароксизмальных состояний в Томской области // Успехи современного естествознания. - 2015.
- Карась А.Ю. Пароксизмальные состояния неэпилептического генеза // Саратовский научно-медицинский журнал. - 2010.

на МРТ/КТ* в Санкт-Петербурге

