Парапроктит
Обновлено и проверено 14.04.26
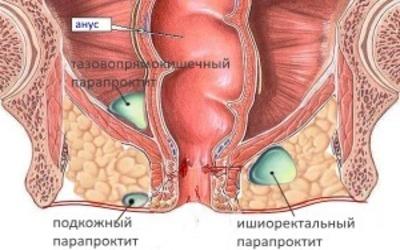
Гнойное воспаление тканей вокруг прямой кишки называется парапроктит. Может протекать как в острой, так и в хронической форме.
Причины, вызывающие парапроктит
Патологию провоцируют инфекции и бактерии, попадающие через анальные железы в параректальную область, и вызывающие нагноение тканей.Факторы, способствующие возникновению заболевания:
- Воспалительные и инфекционные процессы заднего прохода: анальный зуд, анальные трещины, геморрой;
- Несоблюдение правил интимной гигиены;
- Воспаления нервов заднего прохода;
- Диарея и другие расстройства стула.
Клинические признаки
Для этого заболевания характерны следующие симптомы:
- Усиливающаяся боль в тазу, промежности, прямой кишке;
- Зуд в области анального канала;
- Резкое повышение температуры;
- Гиперемия кожи заднего прохода;
- Гноетечение;
- Абсцесс;
- Отек тканей вокруг анального отверстия.
При обнаружении таких симптомов необходимо проконсультироваться с проктологом.
Как диагностировать парапроктит
Для диагностики парапроктита специалист назначает:
- Физикальное обследование;
- Общий анализ крови;
- Ректороманоскопия, в случае слабо выраженного болевого синдрома;
- Пальпация заднего прохода;
- Аноскопия;
- МРТ прямой кишки;
- Ультрасонография, при хронической форме заболевания.
Терапия при парапроктите
В период послеоперационного восстановления пациентам дополнительно назначают:
- Антибактериальные препараты;
- Витаминную терапию;
- Препараты стимулирующую иммунную систему.
Возможные осложнения
Хроническая форма заболевания может приводить к развитию осложнений и даже летальному исходу:
- Гнойному воспалению мочевого канала;
- Гнойное воспаление кишечника;
- Перитонит;
- Сепсис;
- Абсцесс промежности, влагалища.
Поэтому так важно вовремя диагностировать и пролечить болезнь.
Кто входит в группу риска
От парапроктита страдают преимущественно мужчин. Кроме того в группу риска входят люди:
- С нарушением стула;
- Имеющие травмы прямой кишки;
- Практикующие анальный секс.
Меры профилактики парапроктита
В качестве профилактики нужно:
- Ввести в рацион богатые растительной клетчаткой продукты;
- Не допускать задержки стула;
- Выпивать не менее 1,5-2 литров жидкости;
- Ограничить подъем тяжестей;
- Избегать ожирения.
FAQ
Можно ли вылечить парапроктит без операции?
Консервативное лечение (антибиотики, противовоспалительные средства, физиотерапия) эффективно только на самой ранней стадии острого парапроктита, когда воспаление не достигло стадии гнойного расплавления тканей. При сформировавшемся абсцессе единственным радикальным методом лечения является хирургическое вмешательство — вскрытие, дренирование гнойной полости и, при хроническом течении, иссечение свища. Отказ от операции при наличии гнойного очага чреват прорывом гноя в окружающие ткани, формированием новых свищей, развитием сепсиса и других тяжелых осложнений. Попытки самолечения (грелки, компрессы) категорически противопоказаны и могут усугубить процесс.
Как долго заживает рана после операции по поводу парапроктита?
Длительность заживления после хирургического лечения парапроктита составляет в среднем от 3 до 6 недель, в зависимости от объема вмешательства, локализации свища и индивидуальных особенностей пациента. В послеоперационном периоде требуется тщательный уход: ежедневные перевязки с антисептиками и мазями, способствующими заживлению; возможно проведение сидячих ванн с антисептическими растворами; строгое соблюдение диеты (стол №3) для предотвращения запоров; исключение тяжелых физических нагрузок в течение 1–2 месяцев. Важно регулярное наблюдение у хирурга-проктолога для контроля заживления и своевременного выявления рецидивов.
Может ли парапроктит пройти самостоятельно?
Самоизлечение парапроктита без хирургического вмешательства невозможно. При остром парапроктите возможно самопроизвольное вскрытие абсцесса наружу или в просвет кишки, что временно облегчает состояние, но не устраняет причину заболевания. После такого прорыва в 100% случаев формируется свищ прямой кишки (хронический парапроктит), который периодически обостряется и требует уже более сложного планового оперативного лечения. Отсутствие радикальной хирургической санации первичного гнойного очага и свищевого хода ведет к хронизации процесса, распространению инфекции и развитию тяжелых осложнений. Самопроизвольного «рассасывания» гнойного очага не происходит.
Можно ли планировать беременность после перенесенного парапроктита?
Планирование беременности после перенесенного парапроктита возможно, но требует предварительной консультации с проктологом и гинекологом. Беременность и роды создают повышенную нагрузку на тазовое дно и прямую кишку, что может спровоцировать обострение хронического процесса, особенно при неполной санации свищевого хода. Оптимальным считается планирование беременности после полного заживления послеоперационной раны и отсутствия признаков рецидива в течение 6–12 месяцев. Важно также провести коррекцию анемии, нормализовать стул и исключить факторы, способствующие запорам. Ведение беременности у таких пациенток осуществляется совместно акушером-гинекологом и проктологом.
Какие продукты питания нужно исключить при парапроктите?
При парапроктите и в послеоперационном периоде диета направлена на нормализацию стула и уменьшение раздражения кишечника. Необходимо исключить: острые, жареные, копченые, маринованные блюда; алкоголь; газообразующие продукты (бобовые, капусту, черный хлеб, газированные напитки); избыток сладостей и сдобной выпечки; продукты, закрепляющие стул (рис, крепкий чай, кисели). Рекомендуются: каши (овсяная, гречневая) на воде, нежирные сорта мяса и рыбы на пару, кисломолочные продукты (кефир, йогурт), отруби, овощи и фрукты, богатые клетчаткой (свекла, морковь, яблоки), обильное питье (не менее 1,5–2 л жидкости в сутки). Дробное питание небольшими порциями 5–6 раз в день способствует регулярному стулу без запоров и диареи.
Литература
- Klinicheskie rekomendatsii «Ostryy paraproktit. Kodirovanie po MKB-10: K61». Moscow, 2021.
- Kovalev S.A. Regenerativnyy effekt primeneniya kompleksnykh fizioterapevticheskikh programm v rannem posleoperatsionnom periode u bolnykh khronicheskim paraproktitom. Voprosy kurortologii, fizioterapii i lechebnoy fizicheskoy kultury, 2021;98(3):45–51.
- Vogel J.D., Johnson E.K., Morris A.M., et al. Clinical practice guideline for the management of anorectal abscess, fistula-in-ano, and rectovaginal fistula. Diseases of the Colon and Rectum, 2016;59(12):1117–1133. DOI: 10.1097/DCR.0000000000000733.
- Ommer A., Herold A., Berg E., et al. German S3 guideline: anal abscess and fistula. International Journal of Colorectal Disease, 2012;27(11):1423–1441. DOI: 10.1007/s00384-012-1491-5.
- Abcarian H. Anorectal infection: abscess-fistula. Clinics in Colon and Rectal Surgery, 2011;24(1):14–21. DOI: 10.1055/s-0031-1272819.

на МРТ/КТ* в Санкт-Петербурге

