Диабетическая стопа
Обновлено и проверено 02.04.26
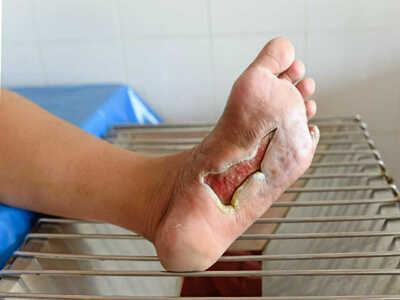
Диагноз «диабетическая стопа» могут услышать пациенты, страдающие от сахарного диабета на протяжении длительного периода. Заболевание проявляется в поражении нервов и сосудистой системы, мягких тканей стопы, а также костных структур и суставов нижних конечностей.
Причины развития диабетической стопы
Осложнение от сахарного диабета в виде диабетической стопы может появиться в результате:
- резких и частых перепадов уровня сахара в крови;
- инфекционного процесса;
- недостаточного кровоснабжения нижних конечностей.
Признаки диабетической стопы
Пациенты с диагнозом сахарный диабет 1 и 2 типа должны регулярно наблюдаться у эндокринолога. Первые признаки проявления осложнений от основного заболевания можно увидеть в следующем:
- образование заметных трещин на коже между пальцами ног;
- болевые ощущения в нижних конечностях;
- частое формирование мозолей на ногах, особенно в районе подошвы стопы
- нарушение уровня чувствительности стопы;
- изменения структуры ногтевых пластин на пальцах нижних конечностей;
- деформация формы стопы;
- в спокойном состоянии могут наблюдаться ощущения жжения и покалывания в стопах ног, при ходьбе данное чувство проходит;
- сильное шелушение кожи стопы;
- появление коричневой «точечной» пигментации на коже ног;
- чрезмерная бледность нижних конечностей говорит о нарушении кровообращения.
Пациенты, подверженные заболеванию
Наиболее часто диагноз «диабетическая стопа» ставится пациентам из следующих категорий:
- больные, страдающие сахарным диабетом на протяжении длительного времени;
- пациенты с высоким уровнем холестерина в крови;
- люди с заболеваниями сосудистой системы;
- больные, чрезмерно употребляющие алкогольную продукцию.
Способы постановки диагноза
Поставить данный диагноз может только врач-эндокринолог. Для этого требуется пройти ряд диагностических процедур:
- тестирование пациента на уровень чувствительности нижних конечностей с помощью иглоукалывания и изменения температурного режима;
- прохождение допплерографии — измерение уровня артериального кровообращения;
- исследования бактериологического характера;
- МРТ сосудов нижних конечностей;
- направление на рентгенографию или компьютерную томографию суставов и мягких тканей стоп.
Методы лечения диабетической стопы
При нейропатической форме диабетической стопы пациенту могут быть назначены следующие процедуры:
- удаление некрозных тканей с помощью оперативного вмешательства;
- терапия с применением антибактериальных средств;
- при наличии деформации формы стопы рекомендуется ношение специальной обуви.
При ишемической форме диабетической стопы может предлагаться следующая схема лечения:
- прием медикаментов, стимулирующих кровообращение;
- терапия с помощью антибактериальных средств;
- тромбартерэктомия;
- при образовании гангрены стопы назначается ампутация конечности;
- шунтирование.
Профилактика заболевания
Больным, страдающим от сахарного диабета, важно не запускать заболевание, и ежедневно контролировать уровень сахара в крови с помощью глюкометра. Также необходимо регулярное посещение врача-эндокринолога и прохождение обследования.
Любому диабетику важно соблюдать диетическое питание и следить за гигиеной нижних конечностей.
Важно своевременное обращение к врачу, так как отсутствие лечения может спровоцировать развитие грибковых заболеваний, снижение уровня чувствительности ног, то есть больной может не почувствовать травму. Кроме того, диабетическая стопа может перейти в гангрену, что грозит заражением крови и ампутацией конечностей. Вовремя назначенное лечение позволит избежать серьезных последствий.
FAQ
Можно ли вылечить диабетическую стопу без ампутации?
При своевременной диагностике и адекватном лечении (комплексная терапия: антибиотики, разгрузка конечности, обработка язв, сосудистая хирургия) удается сохранить конечность у 80–85% пациентов с диабетической стопой. Ампутация показана при: глубокой гангрене (некроз тканей), сепсисе, неэффективности консервативного и реваскуляризационного лечения. Ключевые факторы сохранения конечности: раннее обращение к врачу, нормализация уровня глюкозы (HbA1c <7%), разгрузка стопы (специальная обувь, костыли), реваскуляризация (шунтирование, ангиопластика) при ишемической форме. Профилактика — основа.
Как отличить диабетическую стопу (нейропатическую) от ишемической формы?
Нейропатическая форма: стопа теплая, пульс сохранен, сухая кожа, трещины, мозоли, язвы на подошве (безболезненные), сохранен капиллярный кровоток (румянец при опускании ноги). Ишемическая форма: стопа холодная, бледная/цианотичная, пульс ослаблен или отсутствует, язвы болезненные на пальцах, пятке, крае стопы, при поднятии ноги бледность усиливается, при опускании — застойная гиперемия. Дифференциальная диагностика: допплерография (лодыжечно-плечевой индекс), УЗИ артерий, МР-ангиография, при нейропатии — электронейромиография (ЭНМГ).
Почему при диабетической стопе важно контролировать уровень глюкозы?
Диабетическая стопа — осложнение сахарного диабета, вызванное сочетанием нейропатии (потеря чувствительности), ангиопатии (поражение сосудов) и инфекции. Без контроля гликемии (HbA1c <7%) заживление язв невозможно, а риск рецидива и ампутации высок. Контроль артериального давления (<130/80 мм рт.ст.) и липидов (ЛПНП <1,8 ммоль/л) замедляет прогрессирование ангиопатии. Отказ от курения, лечение анемии, нефропатии также важны. Комплексное лечение у эндокринолога, сосудистого хирурга, диабетолога — ключ к сохранению конечности.
Как часто нужно делать УЗИ сосудов и МР-ангиографию при диабетической стопе?
При диабетической стопе с ишемическим компонентом УЗИ сосудов (допплерография, дуплексное сканирование) проводят 1 раз в 6–12 месяцев для оценки прогрессирования стенозов. МР-ангиографию выполняют при первичной диагностике (для планирования реваскуляризации), а также при ухудшении (появление болей в покое, трофических язв), после реваскуляризации (контроль через 3–6 месяцев). При стабильном течении и отсутствии симптомов ишемии повторную МР-ангиографию проводят 1 раз в 1–2 года. Пациентам с нейропатической формой без ишемии МР-ангиография не требуется.
Литература
- Анциферов М.Б., Галстян Г.Р., Токмакова А.Ю., Дедов И.И. Синдром диабетической стопы. Сахарный диабет, 2001.
- Бултон А.Дж.М., Коннор Н., Кавана П.Р. Стопа при диабете. 2000.
- Симанис Дж.Г., Коулман Дж.Р. Расходы на здравоохранение в девяти промышленно развитых странах, 1960-79 гг. Бюллетень Социальной безопасности, 1980.
- Дедов И.И., Шестакова М.В., Галстян Г.Р., и др. Клинические рекомендации по диагностике и лечению синдрома диабетической стопы. Сахарный диабет, 2022;25(4):315-336. DOI: 10.14341/DM12914.
- Галстян Г.Р., Токмакова А.Ю., Анциферов М.Б., и др. Синдром диабетической стопы: диагностика, лечение, профилактика. М.: Медицинское информационное агентство, 2021.
- Armstrong D.G., Tan T.W., Boulton A.J.M., Bus S.A. Diabetic foot ulcers: a review. JAMA, 2023;330(1):62-75. DOI: 10.1001/jama.2023.10578.
- Schaper N.C., van Netten J.J., Apelqvist J., et al. IWGDF Guidelines on the prevention and management of diabetic foot disease. Diabetes/Metabolism Research and Reviews, 2024;40(3):e3657. DOI: 10.1002/dmrr.3657.
- Monteiro-Soares M., Hamilton E.J., Russell D.A., et al. Guidelines on the classification of diabetic foot ulcers (IWGDF 2025 update). Diabetes/Metabolism Research and Reviews, 2025;41(1):e3700. DOI: 10.1002/dmrr.3700.

на МРТ/КТ* в Санкт-Петербурге

